アレルギー性鼻炎

アレルギー性鼻炎の患者数は年々増加しています。(図1)を見ると、特にスギ花粉症の方の増加が顕著で、10年間で10%ずつ増加しています。年齢層別では若年者層で増加しており、10~19歳では約半数の方がスギ花粉症ということになります(図2)。
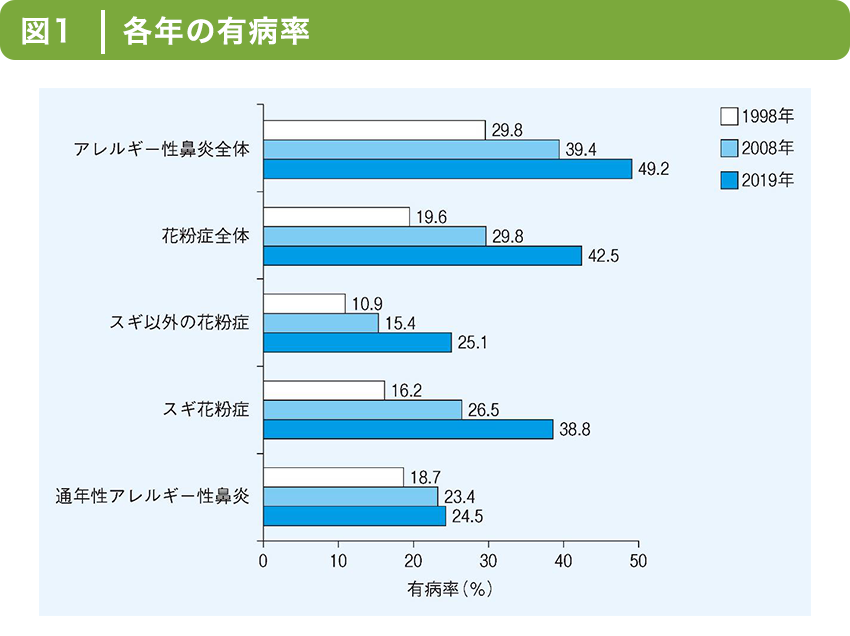
鼻アレルギー診療ガイドライン2020年版より
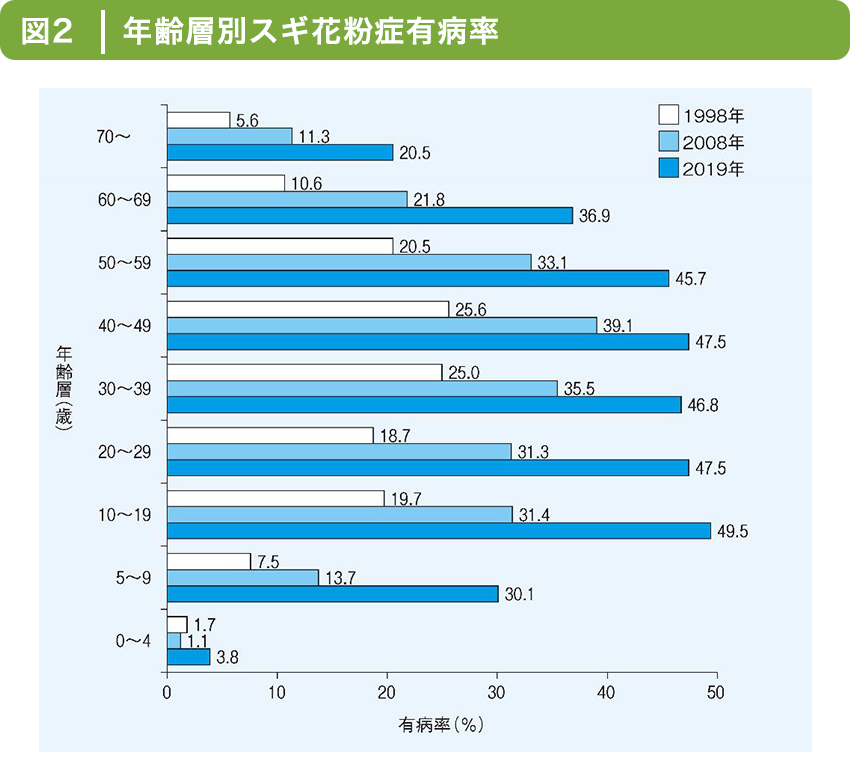
鼻アレルギー診療ガイドライン2020年版より
1.症状
くしゃみ、はなみず、はなづまり が3大症状です。
2.発症の原因とメカニズム
花粉やハウスダストなどの抗原が体内に侵入するとIgE抗体が産生されます。この状態で再度抗原が体内に侵入すると、主に肥満細胞と呼ばれる細胞から種々の神経伝達物質が放出されます。これが知覚神経に作用するとくしゃみ中枢を刺激して「くしゃみ」が起きます。また、分泌中枢を刺激すると分泌物が増えて「はなみず」につながります。血管に作用すると血液中から水分がしみだして粘膜がむくみ、「はなづまり」を生じます。同時に、好酸球を代表とする炎症細胞が集まり、炎症を引き起こすことで粘膜が腫れて「はなづまり」となります。
原因となる抗原には季節性のものとしてスギやヒノキ、イネなどの花粉、通年性のものとして、ハウスダスト(ダニ)、ペットの毛、カビなどがあります。(図3)は各地域での花粉の飛散時期を示しています。
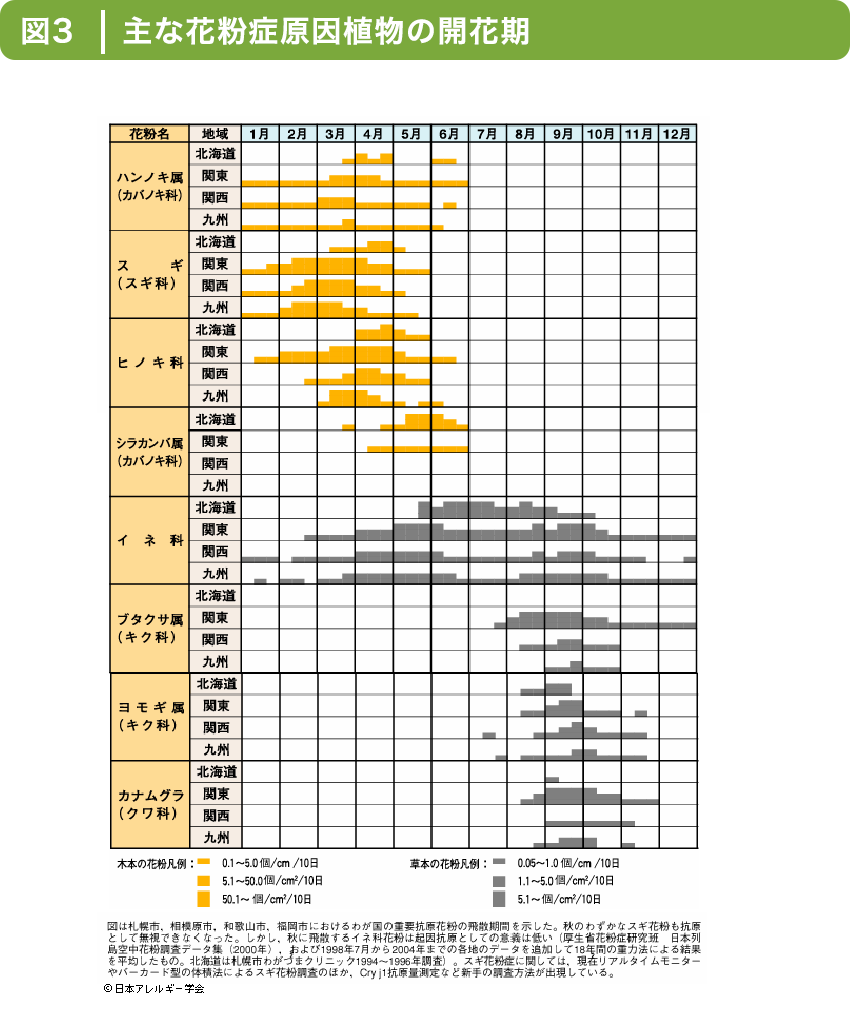
一般社団法人日本アレルギー学会HPより
3.診断
まず問診をして現在の状況を詳しく伺います。その後、実際に鼻の中を診察し、症状の強さを評価します。また、鼻汁を採取して炎症細胞の確認を行います。必要に応じて、どのような抗原にアレルギーがあるのかを調べるため、採血や皮膚テスト、鼻粘膜の誘発テストなどを行います。
4.治療
第一に抗原の除去と回避が重要です。花粉の飛散状況を把握し、外出する時間を調整したり、マスクや眼鏡を使用したりすることが重要です。
花粉が室内に入らないように衣服や髪をよく払って部屋に入ったり、こまめに掃除をすることも大切です。
治療には大きく分けて以下の3つの方法があります。
1. 薬物療法
アレルギー性鼻炎では症状の種類と程度によって治療薬を決定します。
「くしゃみ」「はなみず」はヒスタミンという神経伝達物質が主な原因となるのに対して、「はなづまり」はロイコトリエンなどの神経伝達物質や炎症細胞が原因で生じます。このため「くしゃみ」「はなみず」では抗ヒスタミン薬を使用し、「はなづまり」では抗ロイコトリエン薬を主に使用します。症状が強くなると炎症を抑えるステロイド薬を併用します。
-
● 初期療法
花粉症の方は花粉が飛散する前でも症状が出たらすぐに、あるいは症状が出る前でも花粉が飛散し始めたらすぐに治療を開始することで症状を軽減することができるとされ、特に重症の方に効果があるといわれています。
-
● 生物学的製剤(ベマリズマブ)
2019年12月から重症のスギ花粉症の方を対象とした、新たな薬剤が使用可能になりました。アレルギーの発症に関与するIgE抗体自体の働きを抑える薬で、従来の治療で効果が不十分であり、血液検査でアレルギーの反応が高い方が対象になります。月に1、2回の皮下注射で、使用できる施設や医師に制限が設けられています。
2. アレルゲン免疫療法
アレルギー性鼻炎に対する唯一の根本的な治療法です。抗原を希釈して少量から投与し、少しずつ量を増やして体を慣らしていくものです。
以前は皮下注射で行っていましたが、2014年に舌下錠を用いる舌下免疫療法が可能となりました。スギ花粉とダニに対するアレルギーの方のみが対象になります。2018年からは小児にも使用できるようになりました。
できるだけ長期(2年以上)の使用が推奨されており、長く使用するほど効果も高まります。スギ花粉の非飛散期も続ける必要があります。
3. 手術療法
以下の3種類の手術があります。いずれも薬物療法で効果が不十分な方が対象となります。
-
● 鼻粘膜変性手術
レーザーなどを用いて鼻粘膜を変性させることで粘膜でのアレルギー反応を抑えることが目的です。局所麻酔で外来手術として行うことができますが、効果に個人差があり、繰り返し手術が必要な場合もあります。
-
● 鼻腔形態改善手術
弯曲している鼻中隔を矯正したり、鼻腔の粘膜や骨を除去したりする、より侵襲の高い治療になります。物理的に鼻腔を広げ、「はなづまり」に高い効果が期待できます。
-
● 鼻漏改善手術
鼻汁の分泌と鼻腔内の知覚に関与している神経を切断することで「はなみず」や「くしゃみ」を軽減させる手術です。


耳鼻咽喉科・頭頸部外科
講師 宮丸 悟
・日本耳鼻咽喉科学会専門医
・頭頸部がん専門医
・日本気管食道科学会専門医
・がん治療認定医


